
Дуоденит характеризуется формированием воспалительно-дистрофических изменений в слизистой всей двенадцатиперстной кишки или отдельных ее частей, которые сопровождаются ее функциональными расстройствами.
В подавляющем большинстве случаев обнаруживаются хронические варианты этого заболевания (в 94%). Чаще дуоденит наблюдается у пациентов – мужчин.
Причины дуоденита
В зависимости от происхождения дуоденит делится на:
- первичный (изолированный процесс, не связанный с прочими недугами, встречается менее чем у трети пациентов);
- вторичный (развивается вследствие иных заболеваний).

Первичный дуоденит может быть обусловлен:
- нерациональным питанием;
- побочными эффектами ряда медикаментов (глюкокортикостероидов, аспирина, нестероидных противовоспалительных лекарств);
- алкогольными напитками;
- паразитами;
- курением;
- бактериальными инфекциями;
- вирусами;
- аллергией (чаще пищевой);
- иммунными поломками;
- отягощенной наследственностью;
- стрессами.
Вторичный дуоденит формируется на фоне:
- гастрита
(в дуоденальной луковице появляются островки слизистой, чья структура схожа с желудочной, их называют желудочной метаплазией, они заселяются вредоносными микроорганизмами Helicobacter pylori, которые, в свою очередь, провоцируют воспаление и/или возникновение эрозий, а также способствуют последующим рецидивам); - язвенной болезни с локализацией дефектов в двенадцатиперстной кишке;
- патологии печени;
- панкреатитов
; - болезней желчевыводящего тракта;
- кишечных заболеваний;
- иммунодефицитов;
- сердечно-сосудистых недугов (слизистая повреждается из-за расстройств ее кровообращения);
- почечной недостаточности.
Мнение врача:
Дуоденит – это воспаление слизистой оболочки двенадцатиперстной кишки. Врачи отмечают, что основными симптомами дуоденита являются боль и дискомфорт в эпигастральной области, изжога, тошнота, рвота, а также нарушения стула. Лечение данного заболевания включает в себя прием препаратов, направленных на снижение кислотности желудочного сока, а также антибиотики в случае выявления инфекции Helicobacter pylori. Важную роль играет также диета, исключающая острые, жирные, кислые продукты. Врачи рекомендуют обратиться за помощью при появлении подозрительных симптомов, чтобы избежать осложнений и провести своевременное лечение.

Классификация дуоденита
В своей каждодневной работе различные специалисты (клиницисты, эндоскописты, патоморфологи) пользуются разными классификациями дуоденита. Однако все выделяют:
- острый дуоденит;
- хронический дуоденит.
По местонахождению воспаления дуоденит подразделяется на:
- бульбит или проксимальный дуоденит (поражается лишь луковица) – наиболее распространенная форма;
- постбульбарный или дистальный дуоденит (воспаление выявляется в залуковичных отделах);
- папиллит или локальный дуоденит (процесс локализуется в зоне дуоденального сосочка);
- диффузный или тотальный дуоденит (вовлечен весь орган).
При эндоскопическом осмотре по визуальным данным устанавливаются следующие виды дуоденита:
- эритематозный (слизистая отечная и покрасневшая);
- геморрагический (при обнаружении кровоизлияний – геморрагий);
- атрофический (данный метод способен обнаружить только косвенные признаки наличия атрофии – истончение слизистой, визуализация просвечивающих сосудов, окончательно подтвердить атрофические изменения позволяет гистологическая оценка);
- эрозивный (в случае образования в слизистой поверхностных дефектов – эрозий)
- узелковый (когда видны мелкие образования, напоминающие узелки).
Кроме того, эндоскописты нередко оценивают степени активности имеющегося воспаления (I – III).
Рассматривая и анализируя структуру дуоденальной слизистой под микроскопом, патоморфологи выделяют:
- поверхностный дуоденит (изменениям подверглись исключительно поверхностные слои слизистой);
- диффузный или интерстициальный дуоденит (поражена вся толщина дуоденальной слизистой)
- атрофический дуоденит.
Кроме этого, они квалифицируют дуоденит по степеням активного воспаления, выраженности атрофии, количеству воспалительных клеток в слизистой, бактериального заселения.
Интересные факты
-
Дуоденит часто протекает бессимптомно, особенно на ранних стадиях. Это может привести к тому, что заболевание будет диагностировано только тогда, когда оно уже перешло в более серьезную форму.
-
Дуоденит может быть вызван различными факторами, включая инфекцию Helicobacter pylori, чрезмерное употребление алкоголя, курение, прием определенных лекарств и аутоиммунные заболевания.
-
Лечение дуоденита зависит от причины, вызвавшей заболевание. В большинстве случаев лечение включает прием антибиотиков, противовоспалительных препаратов и изменение образа жизни.

Симптомы дуоденита
Дуоденит может начинаться как внезапно, так и постепенно. Нередко он манифестирует после какого-то диетического излишества, употребления алкоголя, стресса. Дуоденит обычно сложно отличить от других недугов пищеварительной системы. Ведь для него характерны те же клинические признаки, что и для большинства иных гастроэнтерологических недугов:
- боли (слабые или весьма интенсивные боли ассоциированы с видом и временем приема пищи, возникают в верхних областях живота: подложечной зоне, подреберьях);
- признаки желудочной диспепсии (тяжесть, жжение или дискомфорт в подложечной зоне; отрыжка, подташнивание, вздутие живота);
- проблемы со стулом (хронические поносы или систематические запоры, их чередование);
- психоэмоциональные нарушения (немотивированная раздражительность, плаксивость, быстрая эмоциональная истощаемость и др.).
В зависимости от сочетания симптомов у дуоденита могут быть следующие клинические формы:
- язвенноподобная (наиболее частый вариант, «ночные» и «голодные» боли вверху живота чрезвычайно напоминают те, которые характерны для язвенной болезни, они сочетаются с кислой отрыжкой и упорными запорами);
- гастритоподобная (боли возникают после пищи, им нередко сопутствуют явления желудочной диспепсии);
- холецистоподобная (боли схожи с желчной коликой, ощущение горечи во рту, рвота желчью);
- панкреатоподобная (у пациентов болит в основном левое подреберье, могут наблюдаться «опоясывающие» боли, поносы, рвота);
- нервновегетативная (потливость, эпизоды дурноты и слабости, учащенное сердцебиение и др.);
- смешанная (при этой форме у пациентов наблюдаются признаки разных других форм дуоденита);
- бессимптомная (устанавливается в случае полнейшего отсутствия клинических проявлений, распространена среди пожилых пациентов).
Опыт других людей
Дуоденит – это воспаление двенадцатиперстной кишки, которое может проявляться различными симптомами, такими как боль и дискомфорт в области живота, изжога, тошнота и рвота. Люди, столкнувшиеся с этим заболеванием, отмечают, что оно сильно ухудшает качество жизни и требует комплексного лечения. Для облегчения симптомов и восстановления слизистой оболочки желудка и двенадцатиперстной кишки нередко применяются препараты, рекомендуемые врачом, а также диета и регулярное наблюдение у специалиста. Важно помнить, что самолечение может усугубить проблему, поэтому при первых признаках дуоденита необходимо обратиться к врачу для точного диагноза и назначения эффективного лечения.
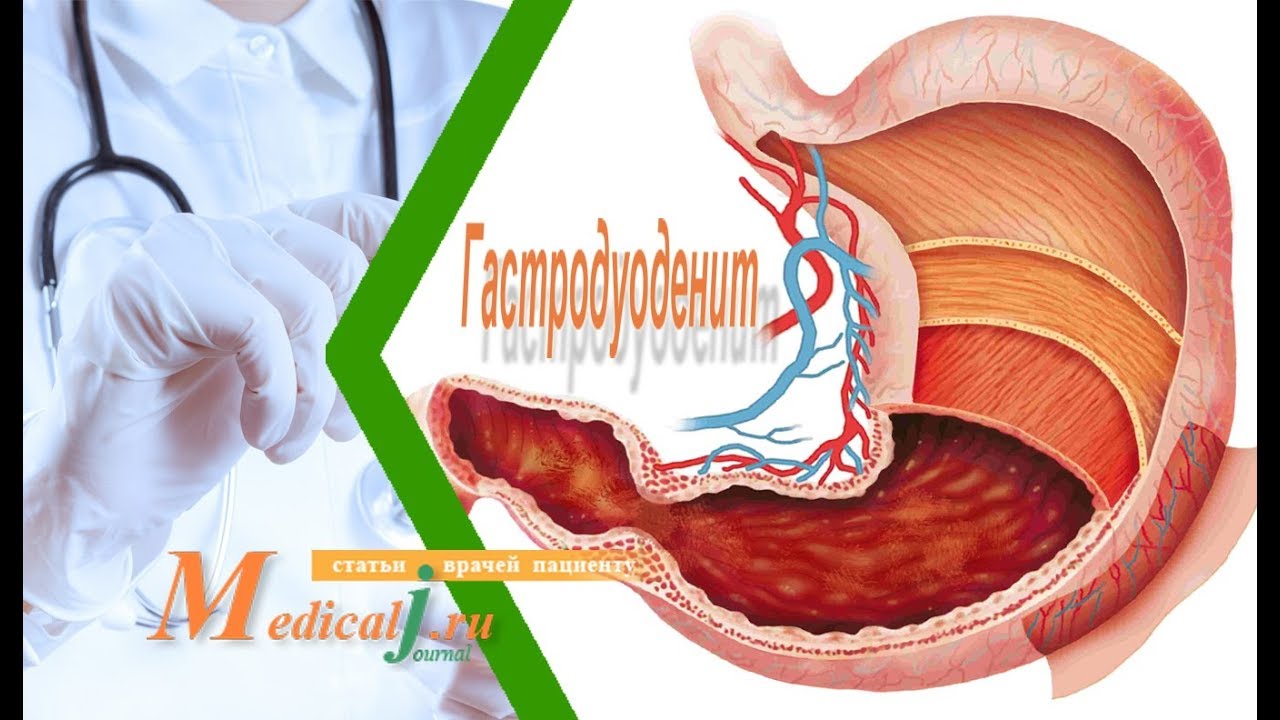
Диагностика дуоденита
Грамотный специалист способен заподозрить дуоденит уже после беседы с пришедшим к нему пациентом и его осмотра. Но для окончательной верификации данного не слишком частого диагноза необходимо комплексное и всестороннее обследование. Его объем может быть разным, ведь и клинические ситуации у различных больных отличаются. Как правило, доктор сначала рекомендует:
- эндоскопический осмотр – фиброгастродуоденоскопию (основной способ, который показывает состояние дуоденальной слизистой, наличие кровоизлияний, язв, двигательные нарушения и позволяет получить биоптаты для гистологической оценки или обнаружения в них микроорганизмов);
- хромогастродуоденоскопию (используя специфические красители – метиленовый синий, конго-рот, эндоскописты могут косвенно оценить присутствие и распространенность участков желудочной метаплазии в дуоденальной слизистой и взять именно из них образцы слизистой – биоптаты);
- гистологическую (патоморфологическую) оценку структуры дуоденальной слизистой (фиксирует воспалительные изменения и их выраженность, развитие атрофии, желудочной метаплазии, обсемененность Helicobacter pylori, разграничивает различные формы дуоденита);
- рентгенологическое исследование (рентгеноскопия двенадцатиперстной кишки с применением контрастной взвеси и двойного контрастирования может обнаружить запущенный тяжелый дуоденит с грубыми утолщенными складками слизистой и/или эрозиями, оценить моторно-эвакуаторные способности, установить постъязвенную рубцовую деформацию и отличить ее от спазма, характерного для дуоденита);
- тесты обнаружения микробов Helicobacter pylori: экспресс-методики исследования биоптатов, иммуноферментный анализ кала и крови, бактериологический, молекулярно-генетический, дыхательные с мочевиной;
- ультрасонографию (при тяжелом дуодените иногда опытный специалист может заметить утолщенную стенку воспаленной двенадцатиперстной кишки или признаки расстройства моторики, но метод нужен для исключения недугов панкреатобилиарной системы, печени, почек);
- эндоскопическую ультрасонографию (исследование может быть высокоинформативным при локальном дуодените с поражением большого дуоденального сосочка, а также панкреатитах, рубцах и камнях в протоках, опухолевом процессе);
- дуоденальное зондирование (немного подзабытая методика, которая исследует качество дуоденального секрета, сохранность полостного дуоденального пищеварения; выявляет паразитарное поражение);
- компьютерную гастроэнтерографию (современная методика анализа двигательной активности двенадцатиперстной кишки) или дуоденокинезиографию;
- исследования каловых масс и крови на наличие паразитарных агентов.
В случае вторичного дуоденита отдельным пациентам могут дополнительно назначить поэтажную манометрию, ретроградную холангиопанкреатографию, КТ или МРТ-процедуры, биохимические тесты крови, копрограмму, оценку фекальной эластазы-1, фиброилеоколоноскопию, 24-часовую мониторинговую желудочную рН-метрию, энтерографию, гепатохолецистографию, электрокардиографию, ренографию, УЗИ сердца и др. методы.
Лечение дуоденита
В основном пациенты с обострением дуоденита лечатся в амбулаторно-поликлинических условиях. Однако некоторых больных все же приходится отправлять в стационар. Показаниями к этому являются:
- интенсивные боли и/или диспепсические явления;
- перидуоденит (переход воспаления с двенадцатиперстной кишки на рядом находящиеся органы и ткани);
- кровоточащие эрозии;
- подозрение на развитие дуоденальной непроходимости;
- декомпенсированные или серьезные сопутствующие заболевания;
- подозрение на возможную онкологическую природу процесса;
- диагностические трудности;
- безуспешность проводимого амбулаторного лечения.
Лечебные мероприятия при дуодените должны быть комплексными. Всем пациентам необходимы упорядоченный режим дня, отказ от табакокурения и алкоголя, размеренные прогулки. Им рекомендуют как диетотерапию, так и прием нужных медикаментозных препаратов.
Лечебное питание
Больным с дуоденитом надлежит изменить свои некоторые пищевые привычки. Целесообразно дробное питание, объем разовой порции должен помещаться в ладонях пациента. Если больной уже начал лечиться высокоэффективными современными лекарственными средствами, то измельчение и протирание нужно лишь при тяжелом дуодените. Допускаются отварные блюда. Они должны обязательно быть теплыми, так как холод может усугубить спазм и моторные нарушения (клинически у пациента возобновится или усилится боль).
Из рациона целесообразно убрать все продукты, которые могут раздражать или повреждать дуоденальную слизистую оболочку, стимулировать выработку пищеварительных соков и изменять дуоденальную моторику. Такими нежелательными продуктами считаются все кислые ягоды, соки, фрукты, острые приправы, кетчупы, чеснок, редис, кресс-салат, репчатый и зеленый лук, редька, жирное мясо, красная рыба, копчености, наваристые рыбные или мясные бульоны, соленья, сало, грибы, сливки, жирное молоко, маринады. Желательно ограничить количество кофе, крепкого чая, соли (до 10 г).
Пациенту рекомендуют рисовую, гречневую, манную, овсяную каши, слизистые и молочные супы, яйца всмятку, некислые кисели, омлеты, овощные запеканки и суфле, пресный и нежирный творог, вегетарианские супы (возможно добавление в них отварного мяса: телятины, куры, кролика, индейки), лапшу, постное мясо в виде паровых котлет, кнелей, фрикаделей, докторскую колбасу, пудинги, сухое печенье, белый подсушенный хлеб, сушки, сладкие спелые фрукты без грубой клетчатки. Особое значение отводится растительным жирам, их квота составляет около трети от всех употребляемых жиров. Допускаются разные растительные масла (соевое, подсолнечное, кукурузное, тыквенное и др.).
Если дозволяет сопутствующая патология, то при достижении ремиссии дуоденита большинство диетических ограничений убирают. Питание может соответствовать обычной диете здорового человека (стол №15).
Лекарственная терапия
Изучив результаты обследования, доктор разрабатывает индивидуальную схему приема лекарств. Ее состав и продолжительность варьируют. Однако в большинстве случаев используются:
- антацидные препараты и алгинаты для купирования симптомов, обусловленных избыточной кислотопродукцией (маалокс, ренни, релцер, альмагель, гелюсил-лак, рутацид, фосфалюгель, гевискон, компенсан и др.);
- адсорбирующие антациды с коллоидным висмутом (викаир, вентрисол, де-нол, викалин), которые нейтрализуют излишнюю соляную кислоту, защищают дуоденальную слизистую и закрепляют;
- секретолитики – средства для понижения желудочной кислотопродукции (фамотидин, пантопразол, эзомепразол, лансопразол и др.);
- антипаразитарные средства или антигельминтики (их выбор производится лишь после четкого установления вида поселившегося в организме паразита, так как антигельминтные препараты весьма токсичны, пациентам рекомендуются макмирор, фасижин, тинидазол, амнохинолин, вермитокс, немозол, метронидазол, празиквантел, хлоксил и др.);
- борьба с Heicobacter pylori (сейчас существует несколько выверенных на международном уровне жестких эрадикационных схем, которые могут включать комбинации из немногих определенных антибиотиков, секретолитиков, препаратов висмута);
- спазмолитики, которые ликвидируют спазм и, соответственно, боль (феникаберан, дюспаталин, метеоспазмил, дротаверин, бускопан, папаверин и др.);
- регуляторы дуоденальной моторики (домперидон или мотилиум, итоприд или ганатон, метоклопрамид или церукал);
- полиферментные средства для коррекции пищеварительной функции в случае атрофического дуоденита (панцитрат, микразим, креон, эрмиталь, панзинорм и др.);
- репаранты для ускорения заживления дуоденальной слизистой (солкосерил, калефлон, облепиховое масло, этаден, биогастрон, рибоксин, карнитин и др.);
- холеспазмолитики для расслабления сфинктерного аппарата, находящегося в толще дуоденального соска (одестон, олиметин, платифиллин, препараты белладонны и др.);
- психотропные лекарства (амитриптилин, эглонил, аттаракс, феназепам, элениум, седуксен, реланиум, пиразидол и др.).
Иногда фармакотерапию дополняют некоторыми физиотерапевтическими процедурами, которые оказывают болеутоляющее, противовоспалительное и антисекреторное действие. Больным дуоденитом рекомендуются электрофорез с папаверином, даларгином, новокаином или платифиллином, ультразвук, дециметровые волны, токи Бернара, УВЧ, грязелечение (сапропелевая, иловая, торфяная грязи), хвойные, валериановые или радоновые ванны, аппликации парафина, иглорефлексотерапия.
Если у больного был верифицирован эрозивный дуоденит, то недостаточно ориентироваться только на положительную динамику, заключающуюся в исчезновении клинических симптомов. Но клиническое улучшение далеко не всегда сопровождается нормализацией эндоскопической картины. Поэтому нужен эндоскопический контроль, который подтвердит заживление (эпителизацию) эрозий.
В период ремиссии пациентам с дуоденитом показано санаторно-курортное лечение.
Частые вопросы
Какие таблетки пить при дуодените?
антибиотики для подавления хеликобактерной инфекции,антациды — средства для нейтрализации соляной кислоты,ингибиторы протонной помпы (ИПП) — лекарства, вызывающие глубокое и длительное снижение выработки желудочной кислоты,желчегонные препараты,Ещё
Как и где болит дуоденит?
Для дуоденита характерна боль под ложечкой различной интенсивности, в разное время суток, в том числе «голодные» боли, ночные, могут быть постоянными с ощущением распирания и тяжести, кроме того, возможны тошнота, склонность к запорам, изжога, отрыжка воздухом.
Какие симптомы при дуодените?
Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
Какой стул при дуодените?
Для дуоденита на фоне заболеваний кишечника характерны кишечные проявления – жидкий стул, метеоризм, боли в кишечнике. Если патология развилась в результате дуоденостаза, то больной будет жаловаться на выраженные боли в правом подреберье, урчание в животе и горечь во рту.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках дуоденита, таких как боль в эпигастральной области, изжога, тошнота или рвота.
СОВЕТ №2
Избегайте острых, жирных, кислых и пряных продуктов, которые могут усугубить симптомы дуоденита.
СОВЕТ №3
Следите за своим питанием, употребляйте больше овощей, фруктов, нежирных молочных продуктов и облегченных белков.














